Vol. 13 - Num. 49
Organización, administración y gestión
“Puntos negros” de la asistencia a la población infantojuvenil en Atención Primaria en España (primera parte)
Concepción Sánchez Pinaa, Narcisa Palomino Urdab, Elisa de Frutos Gallegoc, Carlos Valdivia Jiménezd, Carmen Rosa Rodríguez Fernández-Olivae, Iciar Miranda Berrioategortuaf, Pedro J. Gorrotxategi Gorrotxategig, José Ignacio Pérez Candásh, M.ª Dolores Sánchez Díazi, Manuela Sánchez Echeniquej
aPediatra. CS San Andrés. Madrid. España.
bCS Salvador Caballero. Granada. España.
cPediatra. ABS Raval Nord. Barcelona. España.
dPediatra. CS Los Boliches. Fuengirola. Málaga. España.
ePediatra. Coordinación Pediatría Atención Primaria/Atención Hospitalaria. Dirección General de Programas Asistenciales. Servicio Canario de Salud. España.
fPediatra. Centro de Salud San Agustín. Palma de Mallorca. Mallorca. España.
gPediatra. CS Pasaia San Pedro. Pasajes. Guipúzcoa. España.
hPediatra. CS de Sabugo. Avilés. Asturias. España.
iPediatra. CS Parquesol. Valladolid. España.
jPediatra. Servicio de Planificación y Gestión de Atención Primaria. Navarra. España.
Correspondencia: C Sánchez. Correo electrónico: conchasanchezpina@gmail.com
Cómo citar este artículo: Sánchez Pina C, Palomino Urda N, de Frutos Gallego E, Valdivia Jiménez C, Rodríguez Fernández-Oliva CR, Miranda Berrioategortua I, et al. “Puntos negros” de la asistencia a la población infantojuvenil en Atención Primaria en España (primera parte). Rev Pediatr Aten Primaria. 2011;13:15-31.
Publicado en Internet: 06-04-2011 - Número de visitas: 23712
Resumen
Introducción: desde la Junta Directiva de la Asociación Española de Pediatría de Atención Primaria (AEPap) nos planteamos realizar un análisis comparativo de la situación de la asistencia a la población infantojuvenil en Atención Primaria en las distintas comunidades autónomas españolas a través de los datos aportados por las diferentes sociedades autonómicas federadas.
Material y métodos: en la primavera de 2010 realizamos una encuesta utilizando la tecnología Web 2.0 a 16 pediatras expertos conocedores de la situación de la asistencia a la población infantojuvenil en España, uno por cada una de las comunidades autónomas federadas en la AEPap. Han contestado a 39 preguntas consensuadas seleccionadas que buscan diferencias organizativas y asistenciales intercomunitarias.
Resultados: se han encontrado importantes discrepancias en la manera de organizar las consultas de Atención Primaria entre las distintas regiones, que generan inequidades para los niños, sus familias y los profesionales.
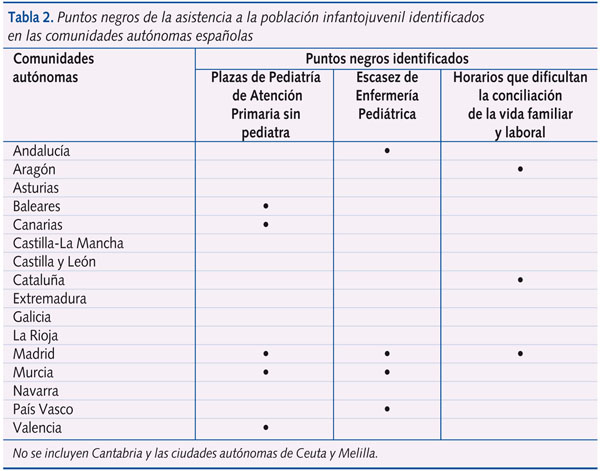
Discusión y conclusiones: hemos denominado “puntos negros” a las características más desfavorables, como plazas de Pediatría de Atención Primaria cubiertas por profesionales sin la especialidad, escasez de personal de Enfermería Pediátrica, horarios de trabajo vespertinos, sueldos bajos y dificultades en el acceso a Internet. Las comunidades más deficientes en la calidad de la asistencia pediátrica son Andalucía y Madrid con tres de estos puntos negros; seguidas de Cataluña y Murcia, con dos. Corresponde a la Administración sanitaria mejorar estas diferencias, o se crearán divergencias insalvables en los recursos adjudicados a la asistencia sanitaria de los niños y adolescentes en función del lugar donde residan.
Palabras clave
● Atención Primaria ● Desigualdades en salud ● Encuesta de salud ● Enfermería pediátrica ● España ● Pediatría ● Práctica profesionalIntroducción
En la Junta Directiva de la Asociación Española de Pediatría de Atención Primaria (AEPap), nos planteamos realizar un análisis comparativo de la situación de la asistencia a la población infantojuvenil en Atención Primaria (AP) en las distintas organizaciones sanitarias autonómicas. Queríamos conocer y comparar las diversas maneras generadas por las Administraciones sanitarias regionales de planificar los servicios pediátricos en AP desde la transferencia de la asistencia sanitaria a las comunidades autónomas (CCAA).
Para hacer más cómoda y grata la lectura de este artículo, lo hemos dividido en dos partes. En la primera parte comentaremos el material y métodos, los resultados y la discusión de las características de los cupos, los contratos, los agrupamientos, la coordinación, los aspectos relacionados con Enfermería Pediátrica, las relaciones con el resto de profesionales de los equipos y los turnos de trabajo, así como las conclusiones de esta primera parte. Se adjudican en este primer artículo tres de los cinco puntos negros. En la segunda parte1 expondremos los resultados y la discusión referidos a las guardias, el acceso a la formación, la visibilidad de nuestro colectivo, la libre elección de profesionales, la informatización, la receta electrónica y las diferencias salariales. Es en este segundo artículo donde obtenemos los dos puntos negros restantes y obtenemos una visión global de la situación nacional, objetivo final de este trabajo.
Material y métodos
En mayo y junio de 2010 realizamos una encuesta usando las herramientas y recursos de la Web 2.0 a 16 vocales de la Junta Directiva (JD) de la AEPap. Valoramos en el foro virtual de la JD las posibles diferencias asistenciales y organizativas intercomunitarias que valdría la pena investigar.
Creamos un formulario utilizando la tecnología de Documentos de Google® y redactamos una plantilla de 39 preguntas. Algunas preguntas eran tipo test, con varias respuestas posibles, y otras para desarrollar.
Enviamos 16 formularios por correo electrónico a los 16 presidentes u otros miembros de las JD de las 16 asociaciones y sociedades integradas en la AEPap. Únicamente faltó la información de Cantabria y de Ceuta y Melilla, al no estar integrados sus pediatras de AP (PAP) en nuestra asociación. La mayoría de las respuestas se recopilaron de manera automática vía correo electrónico y se incorporaron a la hoja de cálculo entre los días 5 de mayo y 4 de junio de 2010, registrándose una entrada de datos uniforme a lo largo del mes. Todas las sociedades autonómicas encuestadas (16) contestaron todas las preguntas del cuestionario, algunas solicitando datos oficiales en sus Consejerías. La entrada de datos en el formato de la hoja de cálculo generaba versiones sucesivas, disponiendo la JD de la asociación de la URL donde se iban registrando las distintas respuestas desde el principio de la investigación. Las 39 preguntas realizadas en la encuesta figuran en negrita en el siguiente apartado y todas las preguntas y posibles respuestas están recogidas en la tabla 1.


Una vez redactado el texto, en otoño de 2010, se ha enviado a los vocales participantes para su supervisión y la resolución de los posibles errores interpretativos. Han revisado sus respuestas y realizado matizaciones las 16 sociedades federadas, todas las que participaron en la encuesta.
Los presidentes de las asociaciones federadas de la AEPap u otros miembros de las JD representan a los PAP de su comunidad autónoma y conocen y sirven de interlocutores de la organización de la asistencia infantil del territorio al que representan. Las respuestas recogidas en nuestro cuestionario son aportaciones basadas en los datos de los que tienen conocimiento, por lo que en algunas circunstancias (datos no públicos o no cuantificados) pueden ser estimaciones aproximadas.
Resultados
Para la valoración de los cupos, hay 11 comunidades que no utilizan ninguna fórmula salvo el número de tarjetas sanitarias individuales (TSI) asignadas. En Baleares, en los núcleos urbanos se valora la presión asistencial, y en el resto de cupos se valora la dispersión geográfica. En Andalucía se traducen las TSI a tarjetas ajustadas por edad (TAES): una TSI de un pediatra equivale a 1,72 TAE; se asigna antes un nuevo pediatra si el pediatra es itinerante o el cupo pertenece a una zona con necesidades de transformación social. En Navarra y Cataluña hay unos coeficientes que permiten hacer un cálculo teórico de la carga asistencial por edades. En Castilla y León existe un proyecto de decreto donde se usará una fórmula matemática que tendrá en cuenta los grupos de edad, los coeficientes de frecuentación, el tiempo medio consumido en la consulta el año previo y el tiempo empleado en desplazamientos a los consultorios locales del pediatra. En Valencia se valorarán en el futuro criterios demográficos, dispersión, actividades preventivas y de promoción realizadas, frecuentación, nivel de resolución del equipo de AP, cartera de servicios y factores sociales.
En ninguna comunidad autónoma de las encuestadas hay pediatras en paro.
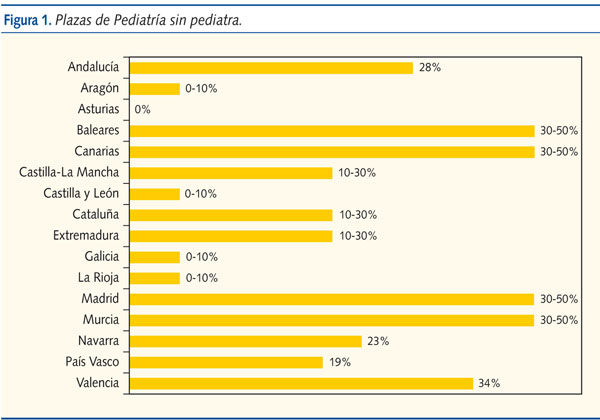
El porcentaje de plazas ocupadas por profesionales sin el título de pediatra varía mucho de unas zonas a otras: en Aragón, La Rioja, Asturias, Galicia y Castilla y León no hay prácticamente plazas de Pediatría ocupadas por profesionales sin titulación. En cambio, en comunidades como Baleares, Canarias, Madrid, Murcia y Valencia, las plazas sin pediatra oscilan entre un 30 y un 50% (figura 1).
Respecto al número de plazas MIR ofertadas en Pediatría, en Extremadura y la Comunidad Valenciana suele haber plazas propuestas por los servicios de Pediatría y denegadas por otras jerarquías.
Los niños no atendidos en plazas de Pediatría se adscriben a los cupos
de médicos de familia en Aragón, Castilla-La Mancha, Extremadura, Castilla y León, Andalucía, La Rioja y Valencia. En cambio, en Navarra, Cataluña, Asturias, Baleares, País Vasco y Canarias los niños se adjudican siempre a los cupos de Pediatría. Hay comunidades como Madrid, Murcia y Galicia que adoptan posturas intermedias: los menores de siete años se adscriben a los cupos de Pediatría en otros centros de salud.
Hay pocas CCAA donde existan modalidades de contratación distintas de las habituales, aunque los PAP pueden hacer guardias voluntariamente en los hospitales. En Extremadura y en Galicia se está valorando la posibilidad de que algunos de los nuevos contratos de PAP lleven implícita la obligación de hacer guardias en el hospital. En Cataluña sí existen algunos tipos privados de contratación distinta. Los nuevos contratos “mixtos” o de Facultativo Especialista de Área de Pediatría madrileños se firman solo en los hospitales y sirven para cubrir una plaza del hospital entre dos pediatras. Normalmente se trata de un contrato de guardias y una plaza de AP que suele ser una plaza con turno de tarde. Son modalidades de contratación temporal mientras exista déficit de pediatras en AP.
No existen actualmente agrupamientos funcionales de pediatras, salvo en Cataluña, donde hay un agrupamiento de pediatras organizados territorialmente (y otros intentos o sucedáneos de agrupación), y en Madrid, donde en periodos puntuales, vacacionales o epidémicos, han agrupado a algunos pediatras rurales.
La figura del coordinador de pediatras, demandada reiterativamente como una necesidad por nuestro colectivo, tiene una implantación aún muy escasa. Está ya creada en Murcia, dependiente de los Servicios Centrales del Servicio Murciano de Salud. Existe también en Gran Canaria. En Madrid se va a crear la figura de Coordinador de Área Sanitaria de Pediatría, con las atribuciones de pediatra asistencial no liberado encargado de supervisar varios asuntos de los pediatras de su zona, tales como la docencia, la formación, los residentes, las rotaciones, los protocolos asistenciales, la coordinación con el hospital de referencia, etc. En el resto de las CCAA no está desarrollada.
Las relaciones de los pediatras con los Servicios de Pediatría de sus hospitales de referencia suelen ser buenas en general. Se forman grupos de trabajo comunes, se crean protocolos y se realizan sesiones conjuntas. En Castilla-La Mancha se realizan reciclajes y se realizan reuniones conjuntas mensuales. En Navarra existe buena relación: se hacen talleres y hay comités de mejora primaria-especializada de Pediatría, Otorrinolaringología, Traumatología y Salud Mental (dos profesionales de cada nivel y dos técnicos, uno de Atención Especializada y otro de AP, para desarrollarlos). En Andalucía, la creación de Procesos Asistenciales, guía de práctica clínica para disminuir la variabilidad ante problemas prevalentes, que pretende una adecuada actuación ante el paciente en todos los ámbitos (AP y Especializada), ha propiciado una mejora de la relación. Se han desarrollado los procesos de asma infantil, otitis media, fiebre, adenoidectomía-amigdalectomía, etc., pero la relación de profesionales de AP y Especializada en cuanto a coordinación, protocolos y actividades formativas es escasa e irregular, y en la mayoría de los casos propiciada y estimulada por los PAP. En Canarias, la situación es similar a Andalucía, y las actividades comunes se promueven por la Asociación Canaria de Pediatría de AP.
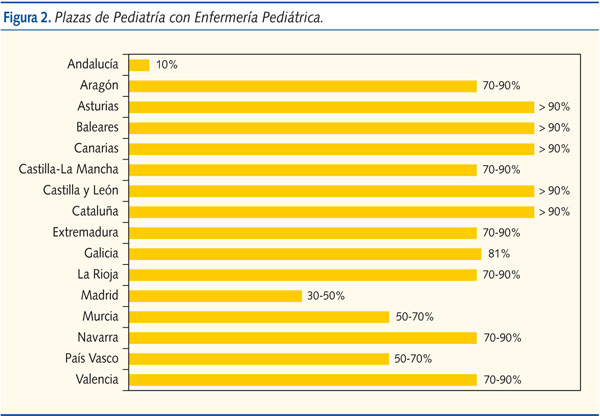
La existencia de enfermera de Pediatría también varía mucho de unas CCAA a otras. Llama la atención, según datos de nuestra encuesta, lo escasas que son en Andalucía (menos del 10% de cupos tiene enfermera con dedicación preferente a niños) y posteriormente en Madrid (30-50% de los cupos). En el País Vasco y Murcia este porcentaje sigue siendo escaso, del 50-70%. En Aragón, Castilla-La Mancha, Galicia, Extremadura, La Rioja, Navarra y Valencia es del 70-90%, en Galicia es exactamente
del 81%. En Navarra, la mayoría de los cupos pediátricos tiene asignada una enfermera específica, salvo en algunos pueblos pequeños donde una parte del tiempo ve niños y otra adultos. Y por último, en Castilla y León, Cataluña, Baleares, Canarias y Asturias la gran mayoría de consultas de Pediatría (más del 90%) cuenta con el apoyo de una enfermera con dedicación infantil exclusiva (figura 2).
En Aragón, Castilla-La Mancha, Canarias, Cataluña y Navarra suele haber una enfermera por cupo de Pediatría; en el resto de CCAA, esta relación suele ser de una enfermera por cada dos pediatras. En Galicia, el 47% de los pediatras trabaja con Enfermería específica en proporción 1:1.
Las relaciones con Enfermería podrían ser mejores. En la mayoría de las CCAA la asunción de responsabilidades es muy desigual en los diferentes centros, dependiendo de la voluntariedad de cada profesional de forma individual, lo que conlleva dificultades en la asignación de las distintas cargas de trabajo. Suelen llevar a cabo las visitas correspondientes al Programa de Salud Infantil, pero no es habitual que participen en otras actividades, como el seguimiento de pacientes crónicos (obesidad, asma, etc.). Es escasa la formación específica y la coordinación entre estamentos. En Castilla-La Mancha y en Murcia no suelen tener problemas. En Canarias, actualmente se están desarrollando numerosas actividades y protocolos conjuntos. En Navarra, las relaciones a nivel personal son buenas pero hay seria preocupación porque las directivas proponen ampliar su ámbito competencial hasta aspectos que consideramos de diagnóstico médico.
Las relaciones con los médicos de familia (MF) son en general buenas. Surgen problemas en Cataluña cuando desde la Administración algunos gestores, MF, pretenden que los MF visiten a los pacientes desde que nacen, intervienen en los programas formativos de los pediatras e intentan influir en los programas infantiles. En Navarra, la cúpula directiva de los MF participa en muchos foros olvidando ocasionalmente la existencia de los pediatras. En Madrid su carga de trabajo no les suele permitir asumir la atención infantil y surgen problemas diarios en los centros de salud donde no hay pediatras.
Turnos de trabajo (figura 3)
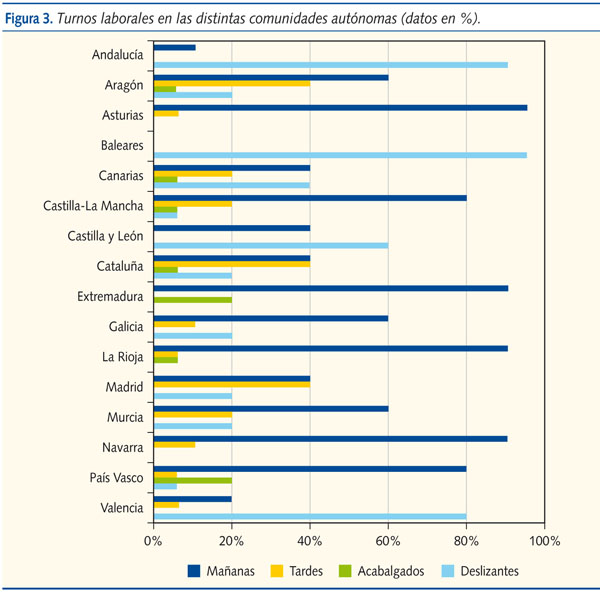
- Pediatras asignados a turnos de mañana (solo por la mañana): más del 90% de los profesionales en Asturias, Extremadura, La Rioja y Navarra trabajan en este tramo horario. En Castilla-La Mancha y el País Vasco, esta cifra desciende al 70-90%. En Aragón, Galicia y Murcia, los pediatras en turno de mañana alcanzan el 50-70%. Otras comunidades tienen menos de la mitad de su plantilla en este turno (Canarias, Cataluña y Madrid entre el 30 yel 50%, Valencia entre el 10 y el 30%, y Andalucía menos del 10%). En Baleares no hay pediatras exclusivamente en turno de mañana.
- Pediatras asignados a turnos de tarde (solo de tarde): en Aragón, Cataluña y Madrid esta modalidad alcanza el 30-50% de cupos. En Canarias, Castilla-La Mancha y Murcia el porcentaje disminuye al 10-30%. El número de turno exclusivo de tarde es menor del 10% en seis CCAA (Asturias, Galicia, La Rioja, Navarra, País Vasco y Valencia). En cuatro más no se contempla (Andalucía, Baleares, Castilla y León y Extremadura).
- Pediatras asignados a turnos acabalgados (horarios que comparten parte de la mañana y de la tarde, por ejemplo de 11:00 a 18:00 horas): en Extremadura y el País Vasco tienen esta modalidad de horario entre el 10 y el 30% de los pediatras. En Aragón, Canarias, Castilla-La Mancha, Cataluña y La Rioja es menos del 10%. En el resto de comunidades no existen turnos acabalgados.
- Pediatras asignados a turnos deslizantes (mañanas y tardes): en Andalucía y Baleares predomina esta modalidad (más del 90% de cupos), siendo la mayoría de las veces cuatro mañanas y una tarde o tres mañanas y dos tardes. En Valencia alcanza el 70-90%, en Castilla y León el 50-70%, en Canarias el 30-50%. Las CCAA con menor implantación de esta modalidad son Aragón, Cataluña, Galicia, Madrid y Murcia, con un porcentaje del 10-30%. En Castilla-La Mancha y el País Vasco lo tienen implantado en menos del 10% de los cupos. En Extremadura es voluntario trabajar alguna tarde. En Asturias, La Rioja y Navarra no se contempla esta modalidad de horario.
Discusión
Las Administraciones sanitarias deben proporcionar el profesional más adecuado para la atención a la población infantojuvenil2. En España, la población infantil es atendida por el pediatra de cabecera, que está integrado en los equipos de AP en los centros de salud. Son solo siete los países europeos que disponen mayoritariamente de pediatras en el primer nivel asistencial3. Sin embargo, la organización de la asistencia infantil en las consultas de AP difiere mucho de unas CCAA a otras. Estas diferencias, además de derivar en inequidades, pueden suponer una disminución en la calidad asistencial, generando descontento tanto en las familias como en los profesionales. Los resultados de la encuesta realizada en mayo de 2010 en el foro virtual de la JD de la AEPap ponen de manifiesto importantes diferencias organizativas intercomunitarias. Hemos encontrado en nuestros resultados verdaderos puntos negros en la organización de la asistencia infantojuvenil en AP que entendemos ponen en peligro la calidad del modelo actual.
Hay 11 CCAA que no disponen actualmente de ninguna fórmula para la adecuación de los cupos. Sabemos que existe una gran diferencia de frecuentación y de cargas de trabajo entre cupos en función sobre todo de la edad, la prevalencia de enfermedades crónicas y el nivel socioeconómico. Deberían existir en todas las CCAA fórmulas consensuadas que compensaran los factores que determinan un aumento excesivo de la actividad asistencial, ya sea por factores propios del sistema (tamaño de cupos inapropiados con números de TSI elevados) como incrementadores de la demanda, de forma que se crearan cupos razonables tanto en número de TSI como de carga de trabajo, en función de los parámetros referidos. A este respecto, encontramos grandes diferencias en la distribución de la carga de trabajo por CCAA según los datos de los cupos pediátricos referidos a 2009 y aportados por el Ministerio de Sanidad, Política Social e Igualdad4. Estas diferencias aumentan más aún las desigualdades y los obstáculos para conseguir una asistencia de calidad en todo el territorio.
Hay cinco CCAA (Baleares, Canarias, Madrid, Murcia y Valencia) donde las plazas de Pediatría ocupadas por profesionales sin titulación específica suponen entre un 30 y un 50% del total de plazas de Pediatría en AP. En nuestra opinión, esta circunstancia implica una deficiente atención a los problemas de la infancia, ya que son profesionales que no han recibido una formación pediátrica específica2. El aumento de menos del 1% del número de plazas oficiales de formación de especialistas en Pediatría para el año 2010 no ha contribuido a paliar esta situación de déficit de pediatras que tantas veces se ha evidenciado5. Adjudicamos el primer punto negro a estas cinco comunidades por mantener esta situación.
La AEPap, con su Modelo de atención infantojuvenil6,7, propone alternativas organizativas viables para paliar este déficit a nivel nacional, tales como flexibilizar la organización con el fin de optimizar recursos creando la nueva figura del Coordinador de PAP. Este se encargaría de la planificación, coordinación y evaluación de los resultados de la actividad pediátrica. En Cataluña ya existen unidades funcionales pediátricas para organizar la asistencia infantil. En Murcia y Gran Canaria está asignada esta nueva figura organizativa, que defenderá los intereses de los niños y sus familias.
La AEPap, también propone la creación de las Unidades Básicas de Pediatría en los Equipos de AP6,7 integradas por un pediatra y una enfermera con una razón de 1:1 compartiendo la atención infantil. Hasta ahora, en España no ha existido un perfil definido oficialmente de Enfermería con formación pediátrica específica8. Se ha publicado recientemente el programa de formación de la especialidad de Enfermería Pediátrica9, donde dice textualmente: “La enfermera especialista en Enfermería Pediátrica es el profesional capacitado para proporcionar cuidados de Enfermería especializados de forma autónoma, durante la infancia y adolescencia, en todos los niveles de atención” y marca como 360 el número mínimo de horas acreditadas de formación en AP. También se han ofertado recientemente5 las primeras plazas en hospitales públicos para optar a hacer la residencia en esta nueva especialidad para los diplomados de Enfermería: 33 plazas en Madrid, 11 en Andalucía, cinco en Castilla-La Mancha y tres en Castilla y León. Encontramos en esta encuesta CCAA, como Andalucía, donde se dispone de enfermeras con dedicación preferente a la población infantil en menos de un 10% de los centros de salud, seguida por Madrid, donde disponen de este profesional solamente un 30-50% de los centros. En el resto del país, la presencia de enfermeras con dedicación preferente a la infancia se ha considerado una prioridad, de forma que atienden a más del 90% de los cupos pediátricos en Castilla y León, Cataluña, Baleares, Canarias y Asturias. En cuanto a la relación pediatra/enfermera solo en Aragón, Castilla-La Mancha, Canarias, Cataluña, Navarra y Galicia suele haber una enfermera por cupo de pediatra, proporción considerada ideal para una adecuada asistencia. En el resto de CCAA la proporción suele ser peor. Adjudicamos nuestro segundo punto negro a Andalucía, Madrid, Murcia y País Vasco por carecer de enfermeras dedicadas a los niños en gran parte de las consultas de AP. Creemos que es esencial que exista en AP personal de Enfermería Pediátrica trabajando en equipo con el pediatra, ya que el modelo de enfermera comunitaria con una dedicación mixta (Medicina de Familia/Pediatría), desarrollado ampliamente en algunas CCAA, no ha dado la respuesta deseada a las necesidades de la población infantil.
En cuanto a la continuidad asistencial, es deseable y conveniente establecer cauces oficiales de colaboración con el ámbito hospitalario para trabajar conjuntamente en actividades formativas, elaboración/revisión de protocolos, etc. Es preciso impulsar esta relación de manera reglada para que no dependa de voluntarismos personales, optimizando así la utilización de recursos y evitando duplicidades en pruebas diagnósticas y en seguimientos de patologías crónicas.
Con respecto al horario laboral, en los últimos años hemos asistido a la ampliación de la oferta del horario de apertura de los centros de salud sin que la dotación de recursos humanos haya experimentado el mismo crecimiento, por lo que es lógico suponer que se ha generado un aumento en los problemas al no prever las situaciones derivadas de la falta de profesionales por distintas circunstancias (enfermedad, disfrute de permisos legítimos como vacaciones, días para formación, días de libre disposición). En lo que concierne a la adecuada gestión de recursos humanos, cuando estos están planificados al mínimo debe plantearse la pertinencia de concentrar el horario laboral en una franja más estrecha, con el fin de hacer frente a dificultades tales como épocas epidémicas con gran presión asistencial y/o ausencia de profesionales por permisos legítimos ya referidos.
Como comentario general al horario laboral se expresa por parte de los participantes que el horario de tarde genera malestar porque en este horario se padece una mayor presión asistencial que en el de mañana, agravada por el perfil actual de uso inadecuado de los servicios sanitarios (aumento de enfermos sin cita). La jornada mayoritaria de tarde, por añadidura, está dificultando enormemente la conciliación de la vida laboral y familiar. Adjudicamos nuestro tercer punto negro a Aragón, Cataluña y Madrid, CCAA que tienen mayor porcentaje de profesionales en turno fijo de tarde.
Conclusiones
Los recursos asignados a la asistencia de la población infantojuvenil en nuestro país deberían ser similares en todas las CCAA, asegurando la cohesión y la equidad del Sistema Nacional de Salud. Hemos detectado en esta encuesta varios puntos negros con importantes diferencias intercomunitarias en la provisión de las prestaciones sanitarias que deberían ser corregidas por los distintos servicios regionales de salud para que tanto las coberturas sanitarias de los niños y adolescentes como las condiciones laborales de los profesionales responsables de su cuidado sean similares independientemente del lugar donde residan.
Los principales aspectos en los que hemos hallado diferencias y que queremos destacar son la presencia de profesionales sin titulación específica (primer punto negro) en un porcentaje superior al 30% de los cupos pediátricos en Baleares, Canarias, Madrid, Murcia y Valencia. También la escasez de enfermeras con dedicación específica a Pediatría (segundo punto negro) en Andalucía, Madrid, Murcia y País Vasco. Y, por último, la presencia de un elevado porcentaje de pediatras trabajando en turno de tarde (tercer punto negro) en las CCAA de Aragón, Cataluña y Madrid (tabla 2).
Agradecimientos
Nuestro más sincero agradecimiento para Javier Membrado (Aragón) y Francisco Javier Fernández López (Asturias), que participaron en la recolección de datos. A Juan Bravo Acuña (Madrid), por su ayuda con los gráficos. A Paloma Hernando Helguero (Madrid), por su ayuda con las respuestas a la encuesta de Madrid. A Ángel Carrasco Sanz (Madrid), por su colaboración con la traducción. A Begoña Domínguez Aurrecoechea (Oviedo), por su participación en la elaboración de las conclusiones. A Juan Ruiz-Canela Cáceres (Sevilla), que nos ayudó con el diseño del trabajo. Sin la colaboración desinteresada de todos, este trabajo no habría sido posible.
Bibliografía
- Sánchez Pina C, Palomino Urda N, de Frutos Gallego E, Valdivia Jiménez C, Lorente García S, Bernad Usoz JV, y cols. “Puntos negros” de la asistencia a la población infantojuvenil en Atención Primaria en España (segunda parte). Rev Pediatr Aten Primaria. 2011;13:e1-e14.
- Buñuel Álvarez JC, García Vera C, González Rodríguez P, Aparicio Rodrigo M, Barroso Espadero D, Cortés Marina RB, y cols. ¿Qué profesional médico es el más adecuado para impartir cuidados en salud a niños en Atención Primaria en países desarrollados? Revisión sistemática. Rev Pediatr Aten Primaria. 2010;12:s9-72.
- Van Esso D, del Torso S, Hadjipanayis A. Paediatric primary care in Europe: variation between countries. Arch Dis Child. 2010;95:791-5.
- Sistema de Información de Atención Primaria (SIAP). Portal del Ministerio de Sanidad, Política Social e Igualdad [consultado el 28/11/2010 ]. Disponible en http://pestadistico.msc.es/PEMSC25/ArbolNodos.aspx
- Boletín Oficial del Estado, Núm. 230, miércoles 22 de septiembre de 2010. Secc. II.B. Pág. 80254-80449 [consultado el 02/10/2010]. Disponible en www.boe.es/boe/dias/2010/09/22/pdfs/BOE-A-2010-14540.pdf
- Ruiz Canela J, Morell Bernabé JJ. Editorial: un modelo de atención infantojuvenil. Form Act Pediatr Aten Prim. 2009;2(4):181-2.
- Ruiz-Canela Cáceres J. El modelo de Pediatría de Atención Primaria. Rev Pediatr Aten Primaria. 2010;12 (Supl 19):s129-38.
- Domínguez Aurrecoechea B, García Rebollar C. Editorial: Bienvenida al primer Programa de Formación de Enfermería Pediátrica. Form Act Pediatr Aten Prim. 2010;3(3):1-2.
- Boletín Oficial del Estado, Núm. 157, martes 29 de junio de 2010. Sec. III. Pág. 57251-57276 [consultado el 02/10/2010]. Disponible en www.boe.es/boe/dias/2010/06/29/pdfs/BOE-A-2010-10365.pdf
Ver también en www.pap.es
Sánchez Pina C, Palomino Urda N, de Frutos Gallego E, Valdivia Jiménez C, Lorente García S, Bernad Usoz JV, y cols. “Puntos negros” de la asistencia a la población infantojuvenil en Atención Primaria en España (segunda parte). Rev Pediatr Aten Primaria. 2011;13:e1-e14.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.




